Cancer du Pancréas : une maladie avec peu d’options thérapeutiques
Selon les estimations Globocan 2022, le cancer du pancréas représente 2,56% de tous les cas de cancer. Cette maladie ne cause habituellement aucun symptôme à ses débuts, entraînant souvent la mort dans un laps de temps relativement court. Les causes et les facteurs de risque de ce cancer sont multiples. Comme les chances de survie sont faibles, les traitements visent généralement à ralentir le développement de la tumeur. Des progrès sont attendus dans la détection précoce de ce cancer, dans le développement de nouveaux traitements ou de nouvelles approches thérapeutiques. Les diagnostics sanguins développés par Acobiom permettent de prédire les réponses des patients aux principales thérapies de première ligne disponibles dans le traitement du cancer du pancréas.
Qu’est-ce que le pancréas ?
Le pancréas est une glande située profondément dans l’abdomen, entre l’estomac et la colonne vertébrale.
Il est composé de cellules exocrines et de cellules endocrines, et il est souvent décrit comme ayant une tête, un corps et une queue.
Le pancréas produit des enzymes qui facilitent la digestion (grâce aux cellules exocrines), ainsi que de l’insuline et d’autres hormones importantes (grâce aux cellules endocrines) qui aident le corps à absorber le sucre et à contrôler la glycémie.
Qu’est-ce que le cancer du pancréas ?
Le cancer du pancréas se développe lorsque des cellules de cet organe deviennent incontrôlables et développent une tumeur.
Environ 95 % des cancers du pancréas sont des tumeurs exocrines, débutant dans les cellules exocrines de l’organe. 80% de ces tumeurs exocrines commencent dans les cellules exocrines qui tapissent les canaux du pancréas. Ainsi, ces types de cancer sont appelés adénocarcinomes canalaires pancréatiques.
Environ 5 % des tumeurs pancréatiques sont des tumeurs neuroendocrines (TNE), également appelées tumeurs des cellules des îlots de Langerhans. Il existe de nombreux sous-types de ce type de tumeur. Elles croissent souvent plus lentement que les tumeurs exocrines et sont le plus souvent bénignes.
Il n’y a pas de cause déterminée entraînant ce cancer, mais des facteurs de risque qui peuvent augmenter la probabilité du développement de la maladie.
Le cancer du pancréas est généralement détecté tardivement.
Le diagnostic de ce cancer est établi après une combinaison d’examens cliniques, de tests d’imagerie, d’analyses sanguines et du tissu tumoral. Ces tests et analyses permettent aussi d’établir le stade d’avancée de la maladie.
Il n’existe pas encore de marqueur biologique permettant d’établir de manière fiable le diagnostic du cancer du pancréas.
Le traitement de ces tumeurs est basé sur leur stade de croissance.
Les traitements standards sont la chirurgie, la chimiothérapie, la radiothérapie ou une combinaison de ces traitements.
Les chances de survie ou les chances de guérison sont faibles.
Seule la chirurgie (possibles pour 20% environ des patients), associée à la chimiothérapie, peut entraîner la rémission de ce cancer.
Combien de personnes sont atteintes d’un cancer du pancréas ?
Selon le Centre International de Recherche sur le Cancer (International Agency for Research on Cancer, World Health Organization), le cancer du pancréas représente 2,56% des cas de cancers dans le monde.
Il est le 12e cancer le plus fréquent, et la 6e cause de décès par cancer dans le monde.
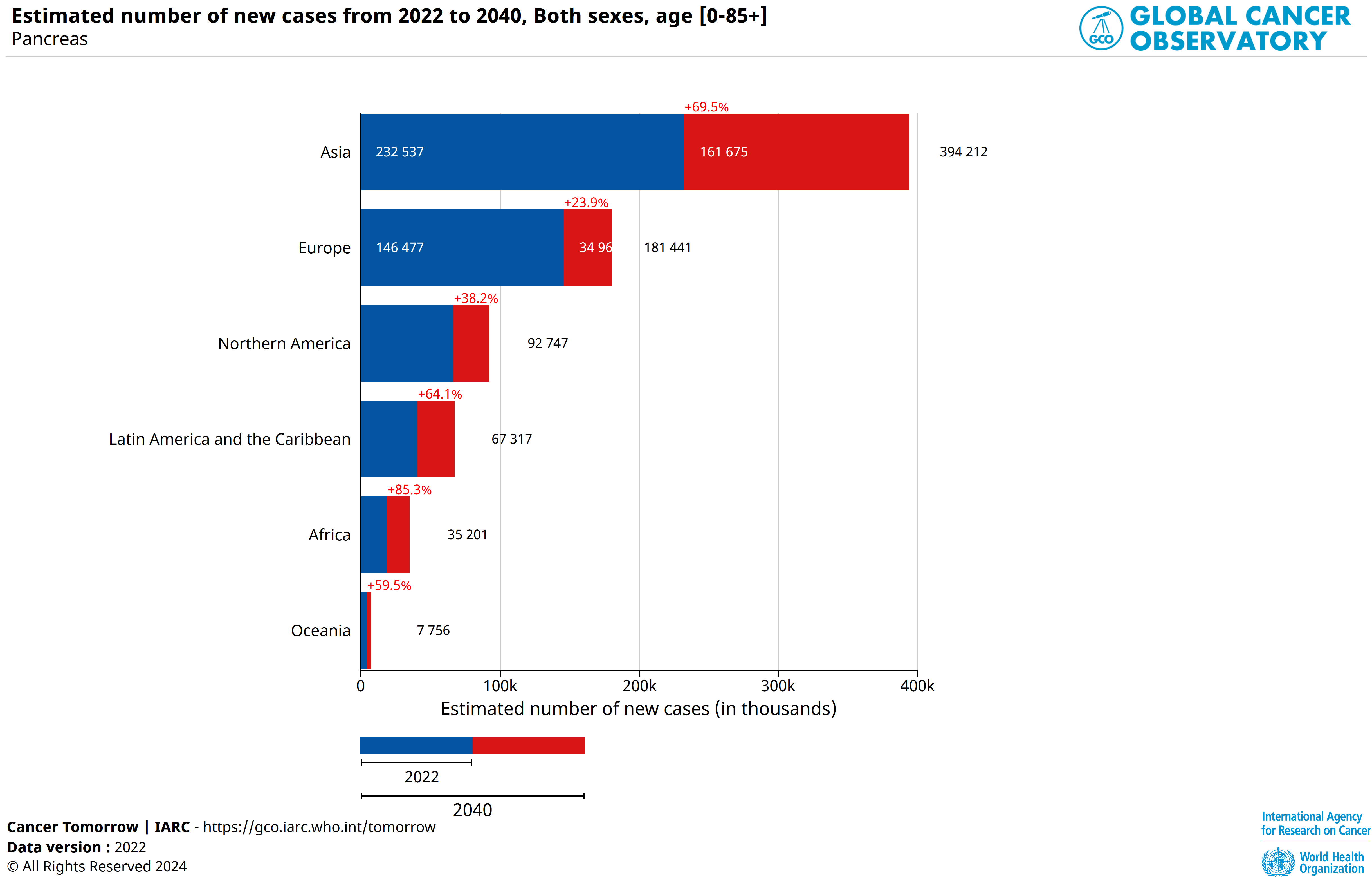
En 2022, le cancer du pancréas représentait 510 992 cas dans le monde, entraînant 467 409 décès.
En 2022, 146 477 cas ont été recensés en Europe, 67 089 cas en Amérique du Nord et 232 537 cas en Asie (118 672 cas en Chine, 47 627 cas au Japon).
Il est également important de noter que le cancer du pancréas est plus fréquent avec l’âge (68% des cas de cancer du pancréas apparaissent après 65 ans), et légèrement plus fréquent chez l’homme (53% des cas) que chez la femme (47% des cas).
Le nombre de cas de cancer du pancréas progresse-t-il ?

L’incidence du cancer du pancréas a considérablement augmenté au cours des dernières décennies.
Selon le CIRC (IARC, globocan), ce cancer est un des rares en constante augmentation dans le monde: 510 992 cas ont été recensés en 2022, le nombre devrait atteindre 819 959 cas en 2040.
Selon certaines sources (PANCAN, etc.), le cancer du pancréas pourrait devenir la deuxième cause de mortalité par cancer dans l’Union Européenne et aux USA. Les décès dus à cette maladie devraient ainsi continuer d’augmenter à l’échelle mondiale.
L’équipe d’ACOBIOM a récemment participé à une étude en vie réelle sur l’épidémiologie et la prise en charge de l’adénocarcinome canalaire pancréatique (PDAC) en France entre 2009 et 2018.
Parmi les points forts de cette étude publiée en juillet 2024 dans la revue « Clinics and Research in Hepatology and Gastroenterology », on constate :
> une augmentation de l’incidence du PDAC principalement chez les patients de plus 60 ans,
> une amélioration des résultats chez les patients traités et un modeste gain de survie dans l’ensemble.
Quelle espérance de vie avec un cancer du pancréas ?
Les patients chez qui on diagnostique un cancer du pancréas ont généralement un pronostic défavorable.
Les chances de survie sont faibles en partie parce que ce cancer ne cause habituellement aucun symptôme à ses débuts, ce qui entraîne une maladie métastatique au moment du diagnostic.
La survie médiane (ou durée de vie) après diagnostic est inférieure à un an ; la survie à 5 ans est d’environ 5 à 15% et la rémission complète est encore extrêmement rare (American Cancer Society, 2008).
Quelle est la situation du cancer du pancréas par rapport aux autres cancers ?
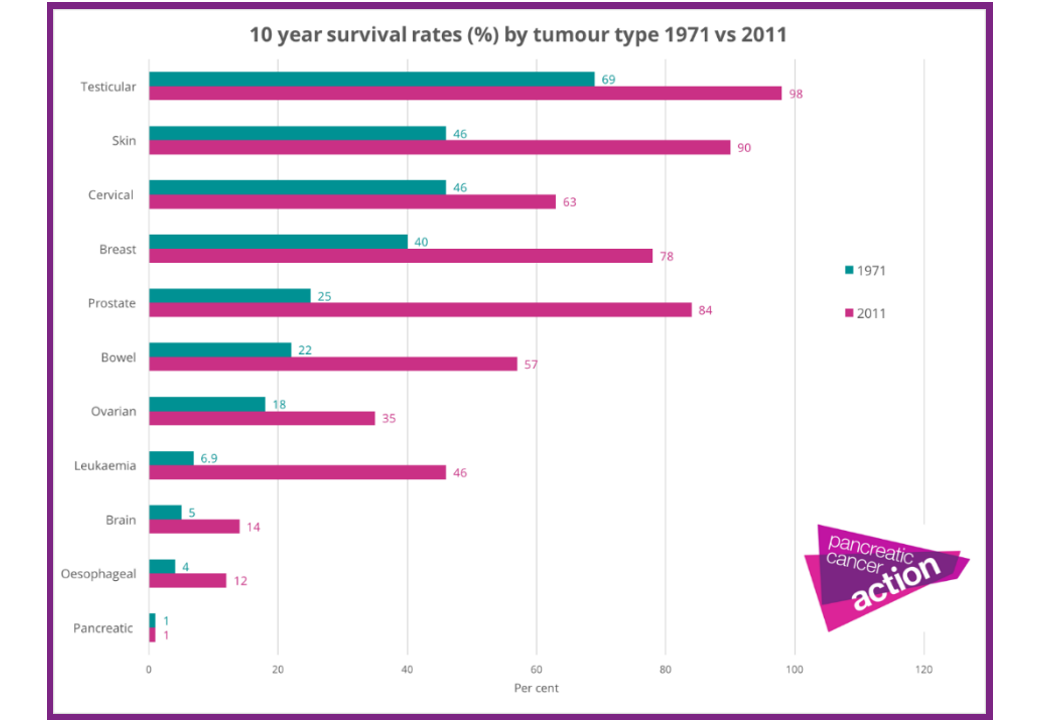
Le rapport d’impact de l’organisation caritative britannique Pancreatic Cancer Action (2015) souligne l’absence de progrès depuis plusieurs années dans la lutte contre le cancer du pancréas. Ainsi, le taux de survie à 10 ans reste à des niveaux similaires à ceux observés dans les années 1970.
Par comparaison avec le cancer du sein (mêmes stades III et IV), le taux de survie à 5 ans chez les femmes est proche de 72 %.
En revanche, alors que la mortalité globale par cancer a diminué au Royaume-Uni au cours des dix dernières années, la mortalité par cancer du pancréas a augmenté de 8 %. Dans l’Union Européenne, la survie par cancer du pancréas en 2017 étant similaire à celle du Royaume-Uni.
Quelles sont les causes du cancer du pancréas ?
Les cancers, et le cancer du pancréas en particulier, sont des phénomènes biologiques complexes et sont généralement dus à une combinaison de causes.
Les cancers peuvent être le résultat d’un ou de plusieurs facteurs de risque, même si ces maladies peuvent se développer chez des personnes ne présentant aucun facteur de risque.
L’incidence et la prévalence du cancer du pancréas sont très disparates dans un même pays, et d’un pays à l’autre. Ces disparités résultent de différences génétiques, ainsi que de l’exposition à certains facteurs de risque environnementaux.
Par exemple, les niveaux de tabagisme, de consommation d’alcool, ainsi que le nombre de personnes atteintes de diabète et d’obésité sont différents en Europe, ce qui contribue à la variation de l’incidence du cancer du pancréas.
Quels sont les facteurs de risque du cancer du pancréas ?
Un facteur de risque est un paramètre capable d’augmenter la probabilité d’apparition d’une pathologie ou d’un traumatisme. A contrario, la présence d’un facteur de risque n’implique pas forcément la survenue de la pathologie à laquelle il est associé.
Dans le cas du cancer du pancréas, différents facteurs de risques ont été mis en évidence avec plus ou moins de certitudes. Ceux-ci peuvent être classés en deux catégories : les facteurs inhérents à l’individu et les facteurs environnementaux.
Parmi les facteurs de risque inhérents à l’individu, il y a d’abord l’âge. En effet, on observe un pic d’apparition du cancer du pancréas entre 65 et 85 ans, la probabilité de survenue de la pathologie étant faible avant 50 ans.
Une part de risque est aussi liée aux prédispositions familiales ou à la génétique. Parmi les mutations génétiques, citons par exemple les gènes BRCA2 et CDKN2A.
Enfin, les groupes sanguins A, AB et B peuvent présenter également un risque plus élevé de développer le cancer du pancréas.
Parmi les facteurs de risque environnementaux, il y a d’abord le tabac : multiplication par trois du risque d’apparition d’un cancer du pancréas, ce risque augmentant avec la consommation et la durée du tabagisme.
La communauté scientifique a établi une liste de facteurs de risque susceptibles d’augmenter la probabilité de développer un cancer du pancréas. Mais, comme l’a mentionné Pancreatic Cancer UK, « il est important de se rappeler que le fait d’avoir certains des facteurs de risque ne signifie pas vous aurez définitivement un cancer du pancréas ».
Les facteurs de risque du cancer du pancréas sont :
> Jaunisse,
> Diabète récent,
> Tabagisme,
> Obésité,
> Hérédité,
> Génétique ou antécédents familiaux de cancer du pancréas,
> Pancréatite chronique et pancréatite héréditaire,
> Diabète (risque accru à long terme, 5 ans et plus),
> Consommation chronique et importante d’alcool,
> Alimentation (riche en viandes rouges et viandes transformées),
> Sexe (plus d’hommes que de femmes sont diagnostiqués avec un cancer du pancréas),
> Groupe sanguin (les groupes sanguins A, AB et B peuvent présenter un risque plus élevé),
> Ethnicité (les Noirs ou les Juifs ashkénazes sont plus susceptibles de développer un cancer du pancréas).
Un cancer du pancréas peut néanmoins se développer chez une personne ne présentant aucun des facteurs de risque présents dans cette liste.
Quels sont les principaux signes et symptômes du cancer du pancréas ?
Le cancer du pancréas ne cause généralement aucun signe ou symptôme à un stade précoce de la maladie.
Au fur et à mesure que le cancer se développe, il peut causer des signes, des symptômes ou des indications en relation avec le pancréas ou avec d’autres organes de l’appareil digestif.
Les symptômes de ce cancer varient en fonction de sa localisation dans le pancréas : tête, corps ou queue, et de la localisation des fonctions des cellules de la tumeur : cellules exocrines ou cellules endocrines.
Les symptômes suivants peuvent indiquer le développement d’un cancer du pancréas :
> Douleur, habituellement dans l’abdomen ou le dos,
> Perte de poids inexpliquée,
> Jaunisse, > Diabète récent,
> Perte d’appétit,
> Indigestion,
> Nausées,
> Changements dans les selles,
> Pancréatite,
> Caillots de sang,
> Ballonnements abdominaux ou ballonnements d’estomac, fatigue, faiblesse, ou encore dépression.
Mais, chacun de ces symptômes n’indique pas forcément la présence ou le développement d’un cancer du pancréas.
Comment détecter un cancer du pancréas ?
Il n’existe pas de test standard pour détecter le cancer du pancréas, ce qui rend son diagnostic difficile à établir.
Dans la pratique actuelle, le diagnostic du cancer du pancréas est habituellement posé par une combinaison d’examens cliniques, de tests d’imagerie (tomodensitométrie, imagerie par résonance magnétique (IRM), tomographie par émission de positrons (TEP), cholangiopancréatographie rétrograde endoscopique (CPRE), échographie endoscopique (EUS), laparoscopie), d’un bilan sanguin mesurant un marqueur biologique, l’antigène glucidique 19-9 (CA19-9, non spécifique), et d’une biopsie invasive pour obtenir un échantillon du tissu tumoral afin d’établir le diagnostic exact.
Quels sont les marqueurs du cancer du pancréas ?
Selon les signes et symptômes causés par une suspicion de cancer du pancréas, plusieurs examens et tests seront effectués pour établir le diagnostic.
Si le cancer est confirmé, d’autres tests seront effectués pour aider à déterminer le stade (l’étendue) du cancer.
Il n’existe pas de test sanguin ou de marqueurs tumoraux spécifiques permettant de diagnostiquer une tumeur pancréatique. Par exemple, un bilan sanguin mesurant l’antigène glucidique 19-9 (CA19-9) est généralement effectué, mais ce marqueur biologique n’est pas spécifique du cancer du pancréas.
Une tumeur exocrine pancréatique peut causer des taux plus élevés de bilirubine et d’enzymes hépatiques dans le sang. Des niveaux élevés de ces substances dans le sang peuvent suggérer un cancer du pancréas, mais ces marqueurs ne sont pas présents chez tous les patients atteints de cancer du pancréas.
Une tumeur neuroendocrine pancréatique (PNET) peut être détectée en mesurant les marqueurs suivants :
> Chromogranine A (cgA, élevée chez la plupart des personnes atteintes de PNET),
> Polypeptide pancréatique (PP, souvent élevé chez les personnes atteintes de PNET),
> Autres hormones spécifiques produites par les tumeurs neuroendocrines pancréatiques.
Quels sont les stades d’un cancer du pancréas ?
Le stade d’un cancer décrit comment la maladie s’est développée, comment elle est grave et comment la traiter au mieux.
Un cancer au stade le plus précoce est au stade 0 (carcinome in situ), puis va du stade I (1) au stade IV (4). En général, plus le nombre est faible, moins le cancer s’est propagé ou est difficile à traiter.
Dans le cancer du pancréas, le stade de la maladie est basé sur 3 données :
1 – L’étendue de la tumeur (T),
2 – La dissémination vers les ganglions lymphatiques voisins (N),
3 – La dissémination (métastases) vers des sites ou tissus voisins ou distants (M).
D’autres facteurs sont mesurés pour déterminer le pronostic de ce cancer :
> le grade de la tumeur (de 1 à 3),
> l’étendue de la résection (de R0 à R2).
Quelles sont les principales thérapies pour traiter le cancer du pancréas ?
Les traitements standards sont : la chirurgie, la chimiothérapie, la radiothérapie ou une combinaison de ces traitements.
Comme le cancer du pancréas est généralement détecté lorsque les cellules tumorales sont réparties sur le pancréas ou lorsque la tumeur est métastatique, le modèle décisionnel est un équilibre entre l’état médical du patient (effets secondaires, préférences du patient et santé générale) et les caractéristiques intrinsèques du cancer (type, propagation et stade de la tumeur).
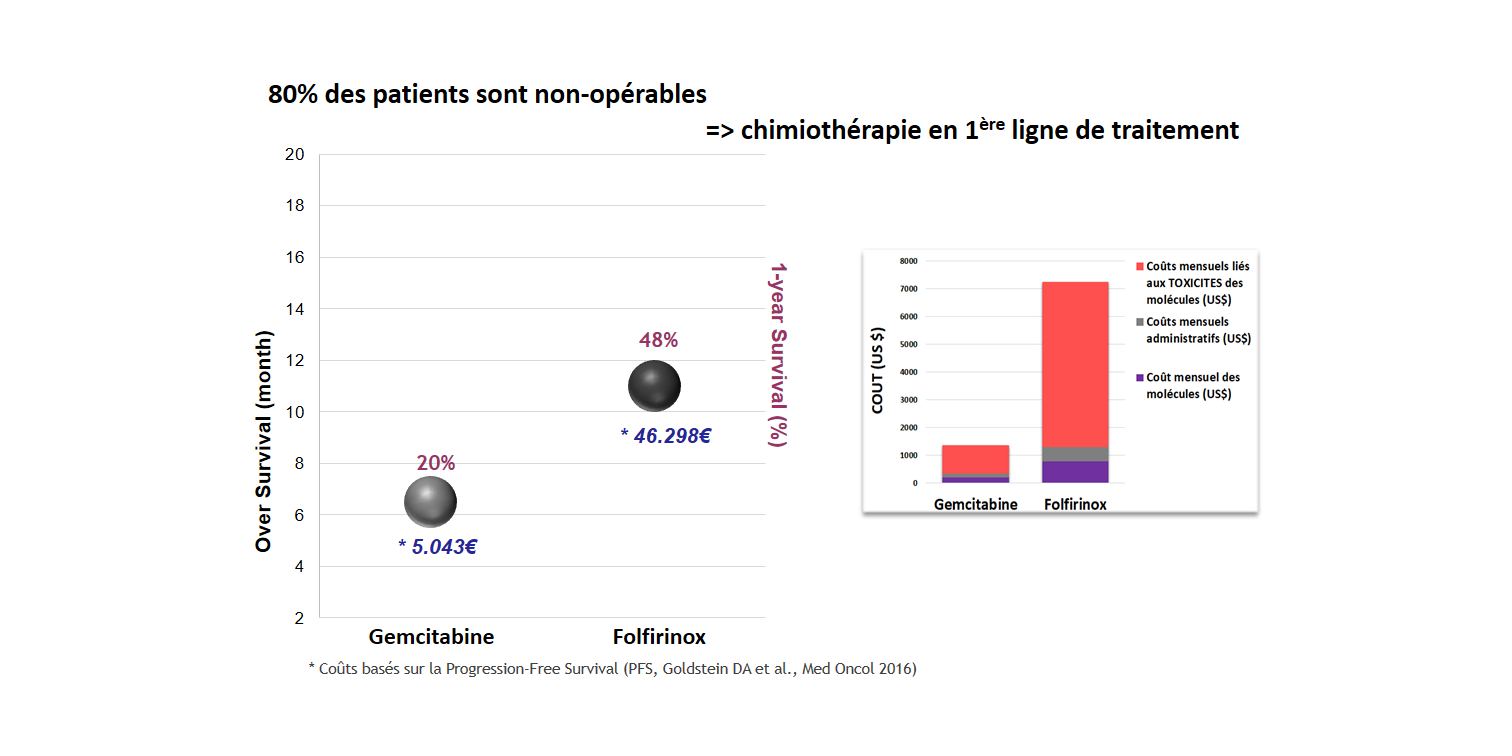
L’option chirurgicale est choisie pour enlever la tumeur ou lorsqu’une partie de la tumeur peut être réséquée dans le but de soulager les symptômes. Environ 20 % des patients atteints d’un cancer du pancréas sont opérables et peuvent bénéficier d’une chirurgie. La chirurgie est la seule option thérapeutique potentiellement curative dans le traitement de ce cancer.
Dans le traitement du cancer du pancréas, la chimiothérapie est utilisée dans le but de tuer les cellules cancéreuses ou de réduire la taille d’une tumeur avant la chirurgie ou la radiothérapie.
Plusieurs médicaments de chimiothérapie sont utilisés dans le traitement du cancer du pancréas : 5-fluorouracile (F-5U), Capecitabine, Gemcitabine, Nab-paclitaxel, Irinotecan, Oxaliplatine, etc, seuls ou en combinaison comme : Gemcitabine + nab-paclitaxel, Gemcitabine + Erlotinib, Folfirinox (5-fluorouracile, leucovorine, irinotécan et oxaliplatine).
Voici une comparaison des résultats cliniques et des coûts associés entre un traitement par Gemcitabine et un traitement par Folfirinox.
Quels types de progrès sont prévus pour améliorer l’efficacité du traitement et la qualité de vie du patient pendant le traitement ?
Les essais cliniques en cours étudient de nouveaux types de traitements dans le domaine de l’immunothérapie, des vaccins à ARN combinés à une chimiothérapie, de la thérapie ciblée, de la médecine de précision, etc.
Comme la chirurgie offre aujourd’hui la meilleure chance de contrôler ou de traiter le cancer du pancréas, la détection précoce de cette tumeur est l’un des principaux enjeux pour améliorer les résultats des traitements.
Un autre défi est que les tumeurs pancréatiques sont entourées d’une couche tissulaire dense, appelée stroma. Il est ainsi difficile pour le traitement d’atteindre la tumeur. Les chercheurs étudient les moyens d’obtenir un traitement par le stroma pour le rendre plus efficace.
Par ailleurs, certains cancers ont été traités avec succès par des thérapies ciblées qui bloquent des mutations spécifiques. Mais ces médicaments n’ont pas encore été développés spécifiquement pour le cancer du pancréas.
Le profilage moléculaire peut fournir des informations sur la biologie de la tumeur. Les résultats peuvent s’aligner sur les traitements ciblés qui sont relativement efficaces dans d’autres types de cancer. Au fur et à mesure que d’autres études seront réalisées, des traitements plus ciblés seront mis au point et approuvés pour les patients atteints de cancer du pancréas dont les tumeurs présentent des changements moléculaires spécifiques.
Les biomarqueurs moléculaires (et les tests de diagnostic) sont capables de prédire la réponse du patient à un régime médicamenteux particulier. Cette approche peut aider à choisir la thérapie la plus efficace ou le traitement ayant le moins d’effets secondaires, avec l’avantage d’augmenter la survie globale du patient et sa qualité de vie pendant le traitement.
Acobiom développe des diagnostics sanguins prédictifs (Gemcitest®, Folfitest) de la réponse du patient aux principales thérapies de première ligne disponibles.
Célébrités ou anonymes, le cancer du pancréas touche toutes les personnes et catégories sociales
Le cancer du pancréas n’ayant pas de cause directe ou de lien direct avec l’environnement ou le mode de vie, cette maladie touche toutes les personnes ou catégories sociales.
Ainsi, plusieurs personnes célèbres sont décédées suite à un cancer du pancréas, parmi lesquelles : Arno (chanteur), Syd Barrett, Johnny Clegg, Umberto Eco, Aretha Franklin, Dizzy Gillespie, John Hurt, Steve Jobs, Karl Lagerfeld, Michael Landon, Marcello Mastroianni, Claude Nougaro, Billy Paul, Luciano Pavarotti, Alan Rickman, Demis Roussos, Simone Signoret, Patrick Swayze …

